令和7年度 岐阜県在宅医療推進センター運営事業 第2回在宅医療地域連携強化研修会「地域連携強化 ~病院から在宅への円滑な移行をめざして~」(2026/2/8開催)
医師研修会岐阜県医師会では、2026年2月8日(日)、「地域連携強化 ― 病院から在宅への円滑な移行をめざして ―」をテーマに、「第2回 在宅医療地域連携強化研修会」を開催。「入退院支援と地域医療連携の実際」と題して、佐竹真一常務理事を座長に、病院関係者および在宅医の計6名のシンポジストによる発表と意見交換を行いました。
開会の挨拶
はじめに、岐阜県医師会の伊在井みどり会長より開会の挨拶がありました。「高齢化の進展により疾病構造が変化し、『治す医療』から『治して支える医療』へのシフトがもとめられている」、「かかりつけ医として患者さんを最期まで診させていただくことは私たち開業医の理念である」、「入院が必要になった後の退院先において、スムーズに連携し、再び私たちの手元で最期まで診させていただけるような体制が必要である」「今回のシンポジウムが病診連携にとって大きな実りあるものとなるように願っている」と述べられ、本日の議論への期待が示されました。

会場のようす

開会の挨拶 岐阜県医師会の伊在井みどり会長
シンポジウム「入退院支援と地域医療連携の実際」
座長である佐竹常務理事から、「岐阜県医師会では令和6年10月から『在宅医療における病診連携の実態調査』を実施している」「その結果、かかりつけ医が病院に患者さんを紹介した後、事前の相談や情報共有が十分でないまま他医療機関へ移行したケースがあったとの声が何例かあり、患者さんにとって最も安心できる医療を提供するために、かかりつけ医と病院とのつながりをいかに守っていけるか、皆さまとともに考えていきたい」との言葉からシンポジウムがスタート。県内の主要病院による地域連携の具体的な取り組みの紹介と、在宅医からの提言の後、意見交換と質疑応答が行われました。

左から、座長を務める岐阜県医師会の佐竹真一常務理事、在宅医側のシンポジストを務める大垣市医師会の沼口諭会長、武儀医師会の平岡哲也会長

シンポジウムのようす
◆病院の取組事例1
岐阜市民病院 消化器内科部長 地域連携部長 岩田圭介先生
岐阜市民病院では、岐阜医療圏の退院支援ルールに基づいて退院調整を行っています。入院時に患者さんの情報を把握し、かかりつけ医とケアマネジャーがいる場合は報告するとともに、退院前にも一報を入れるようにしています。
消化器内科では、がんの診療を行っていますが、がん末期の患者さんの退院調整も重要です。状態が悪くなっている患者さんの退院先をどうするのか、可能であればACP(人生会議)などを含めて、患者さんが安心して人生の最終段階を過ごせるよう調整したいと考えています。
退院後の在宅医療をお願いする場合、かかりつけ医の先生に、輸血や昇圧剤、持続点滴の可否、腹水・胸水のドレナージや麻薬のマネジメントができるかなどを事前に確認し、スムーズな病診連携につなげています。また、入院時には連携ができていても、治療が長く続くと長期間、報告ができていない事例もあり、主治医に任せるのではなくチェック機構を整えることも課題の1つであると感じています。
◆病院の取組事例2
岐阜県総合医療センター 総合サポートセンター
入退院サポート部 退院支援室 室長兼上席看護師長 島津弘美氏
地域医療連携部 連携推進室 室長 古田明美氏
岐阜県総合医療センターの総合サポートセンターは「患者の状態に応じた療養支援を一貫して行い、安心してその人らしく生活を送ることができるよう支援する」を目的に令和2年7月に開設されました。総合サポートセンターではPFM(Patient Flow Management)を導入しています。地域との連携を図り、入院前から情報を把握し、早期に問題に着手し、退院後までサポートする複合的な組織となっています。
退院支援は「入院時のスクリーニングとアセスメント」「入院中の退院支援計画」「地域・社会資源との連携・調整」の3段階で行います。
入院時には、かかりつけ医の確認と自宅でのサービス支援など地域での医療について確認し、プロファイルに入力します。退院困難な要因を抽出して、早期から退院に向けて連携支援することで、患者さん・ご家族にとって手厚い支援となっています。
退院支援計画では、患者さんの病状やご家族の背景などを把握し、患者さん・ご家族を中心に多職種のチームで目標を統一。すでにかかりつけ医等があれば在宅関係機関とも連携します。退院前には退院支援の合同カンファレンスを開催し、患者さん・ご家族をはじめ、主治医、病棟看護師、院内関係機関、在宅関係機関が参加して、生活者の視点で相談を行うことで、切れ目のない医療を提供し、患者さん・ご家族の安心につなげています。
◆病院の取組事例3
大垣市民病院 よろず相談・地域連携課
医療福祉相談グループ 医療ソーシャルワーカー 高田敦人氏
大垣市民病院では、西濃医療圏の退院支援ルールに基づいて退院支援を行っています。各病棟に担当の医療ソーシャルワーカーと退院調整看護師を配置し、2人1組となって異職種の視点を持って支援しているところが特徴の1つです。医療ソーシャルワーカーが主に転院と施設入所、退院調整看護師が在宅への退院支援を行っています。
退院支援をする上で、キーパーソンが認知症を患っているケースも増え、より細かな多職種連携が必要となってくるという印象を持っています。
退院支援では、患者さん・ご家族が退院後も安心して生活できるよう、かかりつけ医の先生や関係職種との連携を丁寧かつ円滑に行うように心がけています。【大垣市民病院医療連携ネットワーク「OMNet」】という独自のネットワークを介して、かかりつけ医の先生に詳細な情報提供を行っています。また、訪問診療を調整する際にはかかりつけ医の先生に必ず連絡・相談すること、退院支援カンファレンスの実施にあたっては、当院の主治医の参加を必須とするとともに、リモートなども活用してかかりつけ医の先生の参加も促進しています。

左から、病院側のシンポジストを務める岐阜市民病院の岩田圭介氏、大垣市民病院の高田敦人氏、岐阜県総合医療センターの島津弘美氏と古田明美氏
◆在宅医からの提言1
大垣市医師会会長 沼口医院 院長 沼口諭氏
在宅医療を円滑に進めるためには、多職種協働による在宅医療・介護の提供や緩和ケアの提供、家族への支援、認知症ケアパスを活用した支援など「日常の療養支援」、今回のテーマである「入退院支援」、訪問看護ステーションと連携するなど「急変時の対応」、住み慣れた自宅や介護施設など望む場所での看取りの実施、人生の最終段階における意思決定支援など「看取り」の4つの場面での連携が求められます。
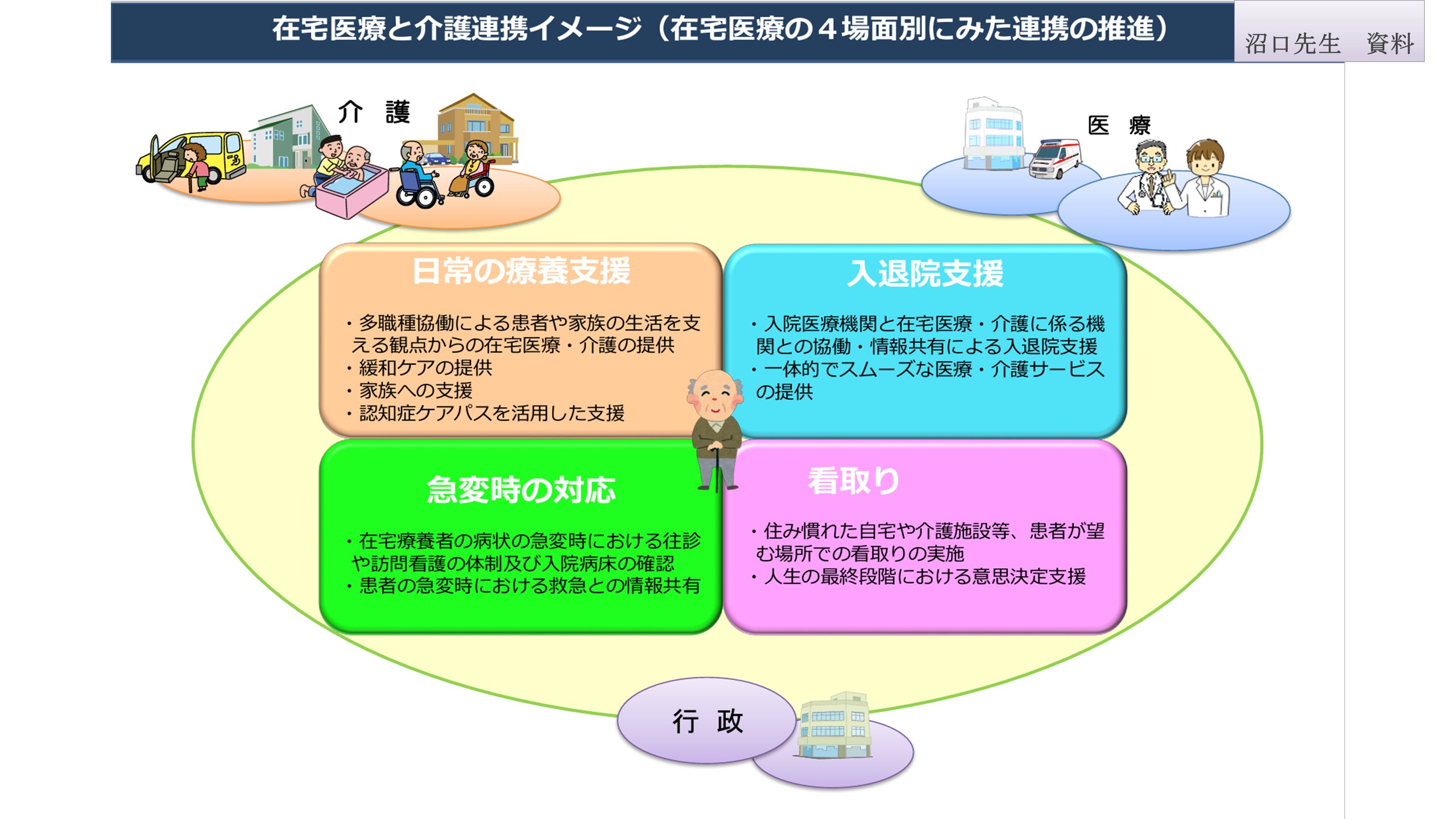
外来で通院している方が通院できなくなると在宅に移行します。安定期には多職種で連携しながら「日常の療養支援」で過ごし、移行期には適切な「入退院支援」を行い、急性期には「急変時の対応」が求められ、施設や病院に戻るのか、在宅に戻るのか、「看取り」に移行するのか、どの場面でどのようにかかりつけ医が支援すれば在宅医療が円滑に進むのか、全体を俯瞰した対応が必要です。
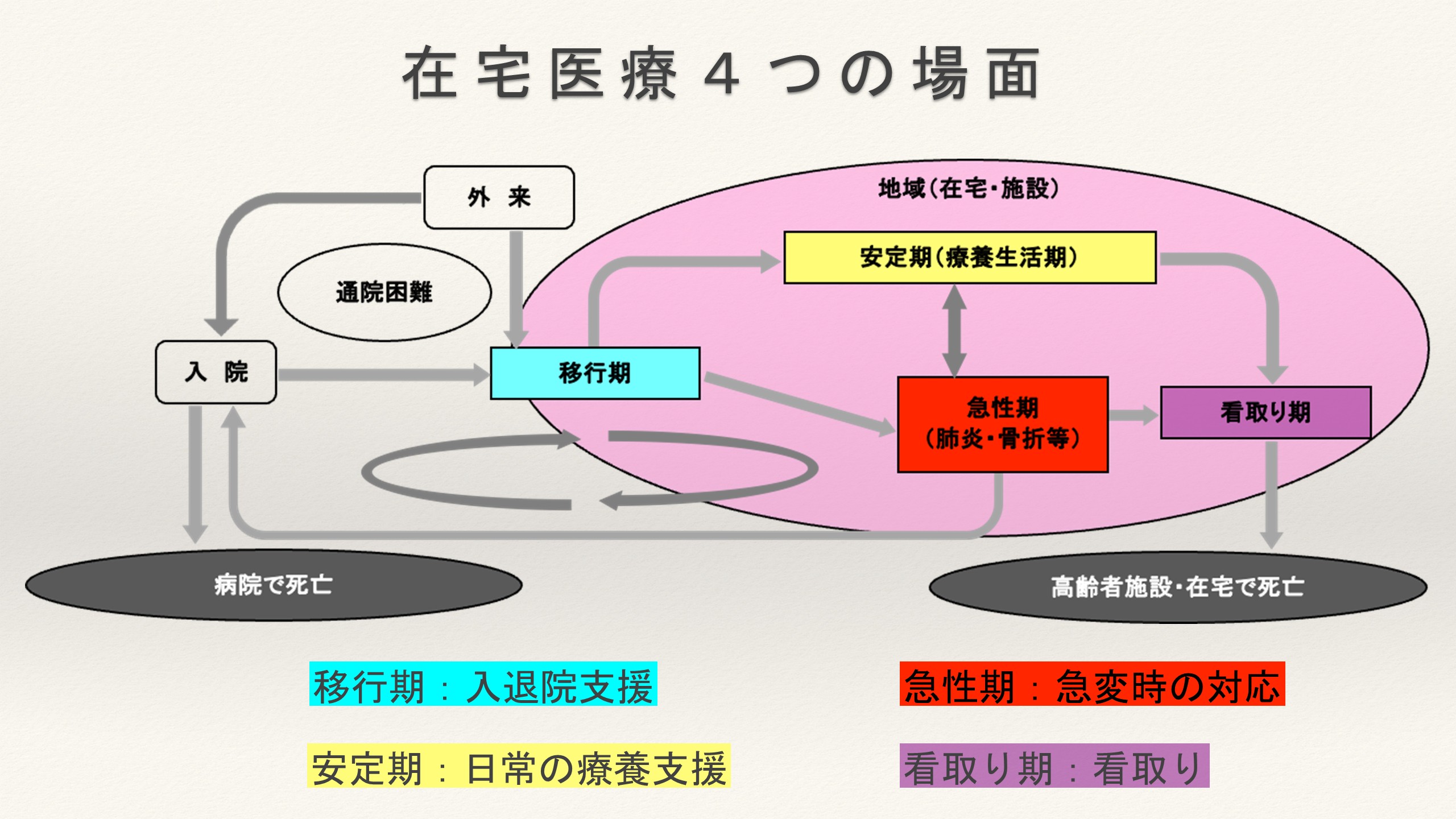
特に看取りの場面が変化しています。在宅においてはがん末期の患者さんの看取りが多く、がん患者さんの退院調整は重要です。大垣市のある西濃圏域では、病院からの退院調整において、在宅に含まれる、いわゆる「ナーシングホーム」やホスピス機能がついたサ高住が選ばれるケースも多く、社会のニーズがどこにあるのか、かかりつけ医にどのような活動が求められるのか、注意深く見ていく必要があると考えています。
◆在宅医からの提言2
武儀医師会会長 医療法人義恵会 理事長 平岡医院 平岡哲也氏
患者さんやそのご家族が、在宅医療を考えたときに、【在宅医療】とインターネット検索すると「在宅専門クリニック」が表示されるため、「在宅医療とは在宅専門クリニックに行くことである」と勘違いする方がいるのではないかと懸念しています。
かかりつけ医がいる場合は、かかりつけ医が在宅医療を提供できるということを念頭に置いてほしいと思います。とはいえ、開業医は外来が主な仕事であり、医師1人のクリニックでは急な対応が難しく、退院支援カンファレンスに参加できない場合もあります。そうした場合には、看護師による代理やリモートでの参加など、参加しやすい環境の整備がハードルを下げると期待しています。また病院には、かかりつけ医がいる場合は、在宅での対応が可能か、まずは問い合わせるなど、地域でのルールづくりもお願いできればと考えています。
武儀医師会では、【MCS(メディカルケアステーション)】を導入して病診連携に役立てています。MCSを利用すれば、入院が決まった際に、病院の地域連携室にMCSのグループに参加していただくと、在宅でどのようなサービスを利用しているのか患者情報を共有できますし、連携する事業所に入院後の情報も一括で連絡できるなど、業務効率の向上にもつながります。病院の連携室には、ぜひMCSの導入をご検討いただきたいと思います。
意見交換
(以下、敬称略)
佐竹:病院の立場、かかりつけ医の立場から、どうすれば患者さんを安心して在宅につなげられるか話し合っていきたいと思います。
岩田:岐阜市民病院では、かかりつけ医がいる場合には、入院によってどのような状態の変化があったのか、どのような医療・介護サービスが必要になったかなど情報を共有して、在宅での対応が可能か確認するようにしています。がん末期の患者さんになると在宅医療の人材が豊富なクリニックにお願いしやすいこともあり、かかりつけ医がいない場合にはそうしたケースが増えているのではないでしょうか。同様の在宅医療を提供するクリニックもあり、今後は地域の先生にもご協力いただく必要があると思っています。
古田:岐阜県総合医療センターでは、『かかりつけ医紹介窓口』を用意し、かかりつけ医のいない患者さんに地域の先生を紹介しています。しかし、患者さんやご家族から「かかりつけ医とは何ですか?」と尋ねられる場合もあり、【かかりつけ医】に対する意識が薄い現状があります。また、在宅医療に積極的に取り組むほど余裕がないという先生がいる一方、患者さんを最期まで診たいという先生もいて、かかりつけ医のいる患者さんには、訪問診療ができないか、まずかかりつけ医に相談してみてはどうかとアドバイスしています。
高田:大垣市民病院では、大垣市が作成した「在宅医療マップ」を活用して在宅医療に対応しているクリニックをご紹介していますが、かかりつけ医にお願いしたいという患者さん・ご家族も多く、普段は対応していないクリニックでも、問い合わせると訪問診療に対応してくださるということもあり、いつも通っていた医師に診てもらえるという安心感は大きいと感じています。
佐竹:かかりつけ医にこのような仕組みがあると安心できるというご意見は?
沼口:「2人主治医制度」がある地域もありますが、ルールがないと難しく、医師会が主導すべき事業だと考えています。医師会内に推進センターを設置して管理する、その際にはICTツールの導入も必要です。大垣市医師会では、地元のベンダーに開発を依頼した独自の「芭蕉@在宅ネット」を活用し、看取りの連携システムから構築を進めています。
平岡:武儀医師会では、死亡診断書を書いていただく看取り当番があって、出張などで不在になる場合に、LINEグループを活用して別の医師にお願いするようにしています。出張中に在宅で患者さんが突然亡くなってしまったとき、1、2時間後でも現場にかけつけて死亡診断書の記入のみをお願いしています。病院には行かずにご自宅で死亡診断書を記入できるよう連携を行っています。
佐竹:かかりつけ医に依頼するハードルは下がりますか?
岩田:開業医の先生同士の連携があれば、患者さんにも手厚い医療が受けられると伝えられるし、看取りもお願いしやすくなります。普段から関係があり、在宅に慣れているという先生には連絡しやすいのですが、在宅医療に一度関わってみて難しいと感じた開業医の先生にも、病院と、かかりつけ医と、在宅専門クリニックと3つの医療機関の連携で対応するという選択肢があってもいいかもしれません。
島津:がん末期の患者さんで、救急搬送で病院に運ばれるより、自宅の畳の上で最期を迎えたいという方も多いので、看取りの連携があれば、患者さん・ご家族の望みに沿うことができます。親しみのあるかかりつけ医の先生に最期まで診てほしいという患者さんも多いので、引き続きつないでいきたいと思っています。
高田:協力的な先生も増えてきて、数年前まで在宅では難しかったケースも、工夫をして準備を整えてくださる先生もいます。高齢者世帯で介護が脆弱な場合も、開業医の先生や訪問看護師の皆さんのサポート力と説得力で、安心して在宅に戻る患者さん・ご家族もいます。工夫により在宅移行が可能なケースも増えてきています。
佐竹:かかりつけ医が不明なケースにはどのように対応していますか?
島津:救急搬送された患者さんで、意識のある場合は本人やご家族に確認して、入院時には「入院時情報収集」として、かかりつけ医の情報をプロファイルに入力します。当院からは転院するケースが多く、施設から来た患者さんが施設に戻ることはありますが新たに施設を紹介することは少なく、転院か在宅かという調整を主に行っています。
佐竹:麻痺などが残り、退院時に施設に入所する必要のある患者さんの場合、一旦かかりつけ医に相談するのか、施設の嘱託医に相談するのか、その辺はいかがでしょうか?
岩田:転院先から施設に紹介した後、かかりつけ医の元に戻っていないという問題提起もいただいておりますので、これからの課題かなと考えています。ご報告した後、どのように判断されるかというのはありますが、少なくともかかりつけ医が知らなかったということはないようにしていきたいと思っています。
高田:救急搬送された場合にも、お薬手帳などを持参されていることが多く、かかりつけ医の情報を得ることができます。施設に関しては、施設の種別によっても異なると思います。沼口先生のご指摘のように、ナーシングホームに退院される患者さんが圧倒的に増えていて、かかりつけ医への対応をどうするのかという課題も感じています。
沼口:かかりつけ医が最期まで診られる体制づくりが基本ですが、医療依存度が高い、経済的な問題があるなど、患者さん・ご家族の事情もあり難しいケースもあります。ACPに基づいた結果なのか、本人の意向にあっているのか、看取りの質を上げることは重要です。病院の都合だけになっていないか、かかりつけ医ができることを丁寧に考えていきたいと思っています。岐阜県医師会で作成していただいた「これからノート」を活用したり、大垣市医師会では入院する前からの想いを書き留める「わたしの想い~こころのメモ帳~」という冊子を配布しています。
佐竹:岐阜県医師会版エンディングノート「これからノート」は、病診連携のツールとして、在宅医療の手引としても活用いただけると幸いです。平岡先生はいかがでしょうか?
平岡:特養や老健は「施設」に分類されますが、ナーシングホームやサ高住は「在宅」に分類されます。基本的に「在宅」では患者さん・ご家族の希望で主治医が決まります。主治医が固定されるナーシングホームやサ高住もありますが、入居者の医療機関選択の自由が十分に確保されていない運営形態は、法令や運営基準上問題となる可能性があります。患者さんの「主治医決定権」が実質的に制限されることのないよう留意する必要があります。全国展開しているグループに経営が変わった途端に、患者さんの主治医がすべて変わってしまうという事例もあり、患者さん自身が、希望する主治医を決められるというのが本来の姿であることを心に止めておいてほしいですね。
佐竹:病院の力だけ、かかりつけ医の力だけで解決できることではありませんが、適切な病診連携の在り方を今後も考えていきたいと思います。本日はありがとうございました。
閉会の挨拶
おわりに、岐阜県医師会副会長の鳥澤英紀より挨拶がありました。
その中で、退院後の療養環境の変化に伴う主治医の関わり方について触れ、患者さんが安心して地域で医療を受け続けられる体制を維持することの重要性を強調しました。あわせて、医師選択の尊重や地域医療提供体制の持続性の観点から、関係機関が相互理解のもと連携していく必要性について述べました。
また、本研修会を通じて、退院後、患者さん・ご家族をどのように支援するのかという課題を共有できたことは大きな成果であるとし、岐阜県医師会としても、地域の開業医が在宅医療に継続して取り組めるよう、研修や多職種連携の推進など体制整備を進めていく考えを示しました。
今後も病院と診療所の連携を一層深化させ、地域包括ケアの充実に取り組んでいきたいとの言葉で閉会しました。

閉会の挨拶 岐阜県医師会の鳥澤英紀副会長
